БАЗАЛИОМА КОЖИ (БазальноклеточныЙ Рак): клиника, диагностика, лечение и результаты
МЕСТО БАЗАЛИОМЫ СРЕДИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ КОЖИ
Базалиома кожи, или базальноклеточный рак, занимает особое положение среди злокачественных опухолей кожи.
С одной стороны, она является наиболее распространенным видом рака кожи. Ее частота значительно превышает суммарную частоту таких заболеваний, как плоскоклеточный рак кожи, кератоакантома (разновидность плоскоклеточного рака), болезнь Боуэна и плоскоклеточный рак in situ (предрак, или рак 0 стадии), рак из придатков кожи и недифференцированный рак кожи.
Меланома кожи – это злокачественная опухоль, но к раку кожи не относится!
С другой стороны, базалиома обладает уникальной особенностью: она практически никогда не метастазирует. Исключение составляют редкие случаи метатипического рака кожи, представляющего собой комбинацию базалиомы и плоскоклеточного рака.
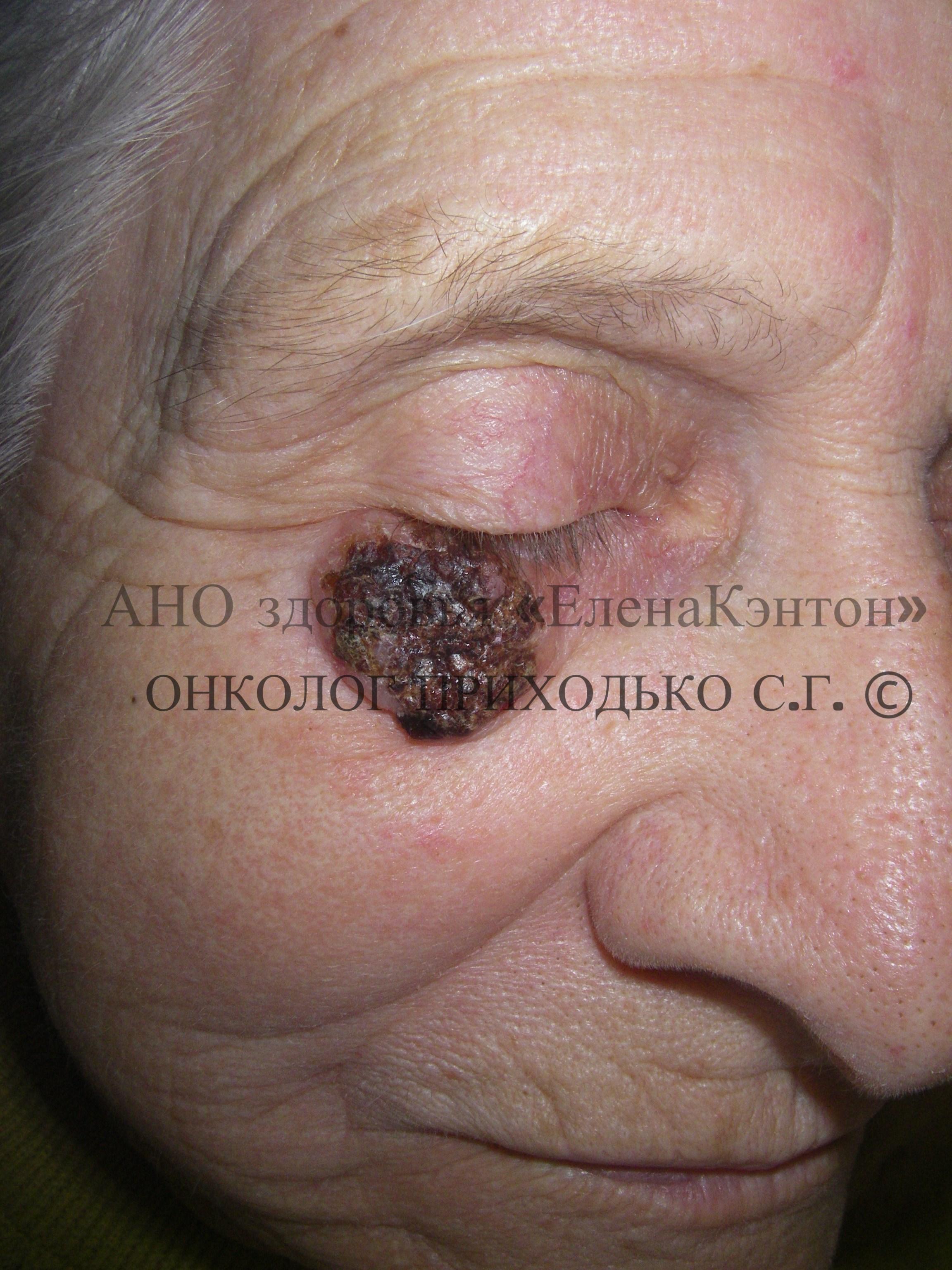
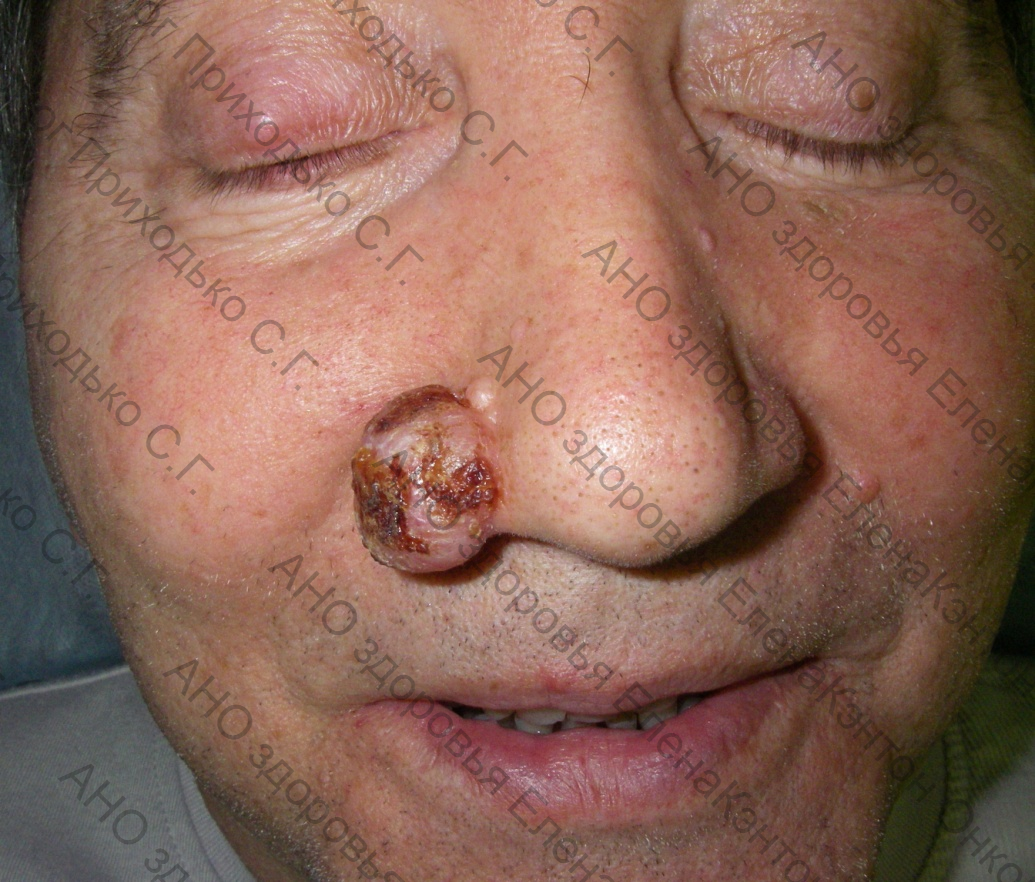
Ежегодно в мире диагностируется около 2 миллионов новых случаев базалиомы, а в Санкт-Петербурге – примерно 1600. Заболевание может развиться у людей любого возраста и пола. В моей практике был случай лечения пациентки в возрасте 14 лет (см. ФОТО 1).
Среди онкологов существует мнение, что неметастазирующий рак не является смертельным. Однако этот тезис требует более детального рассмотрения.
Пациенты часто связывают развитие базалиомы с различными факторами. К ним относятся:
● Механические повреждения: порезы при бритье (у мужчин), выдавливание угрей (у женщин), давление тяжелой оправой очков.
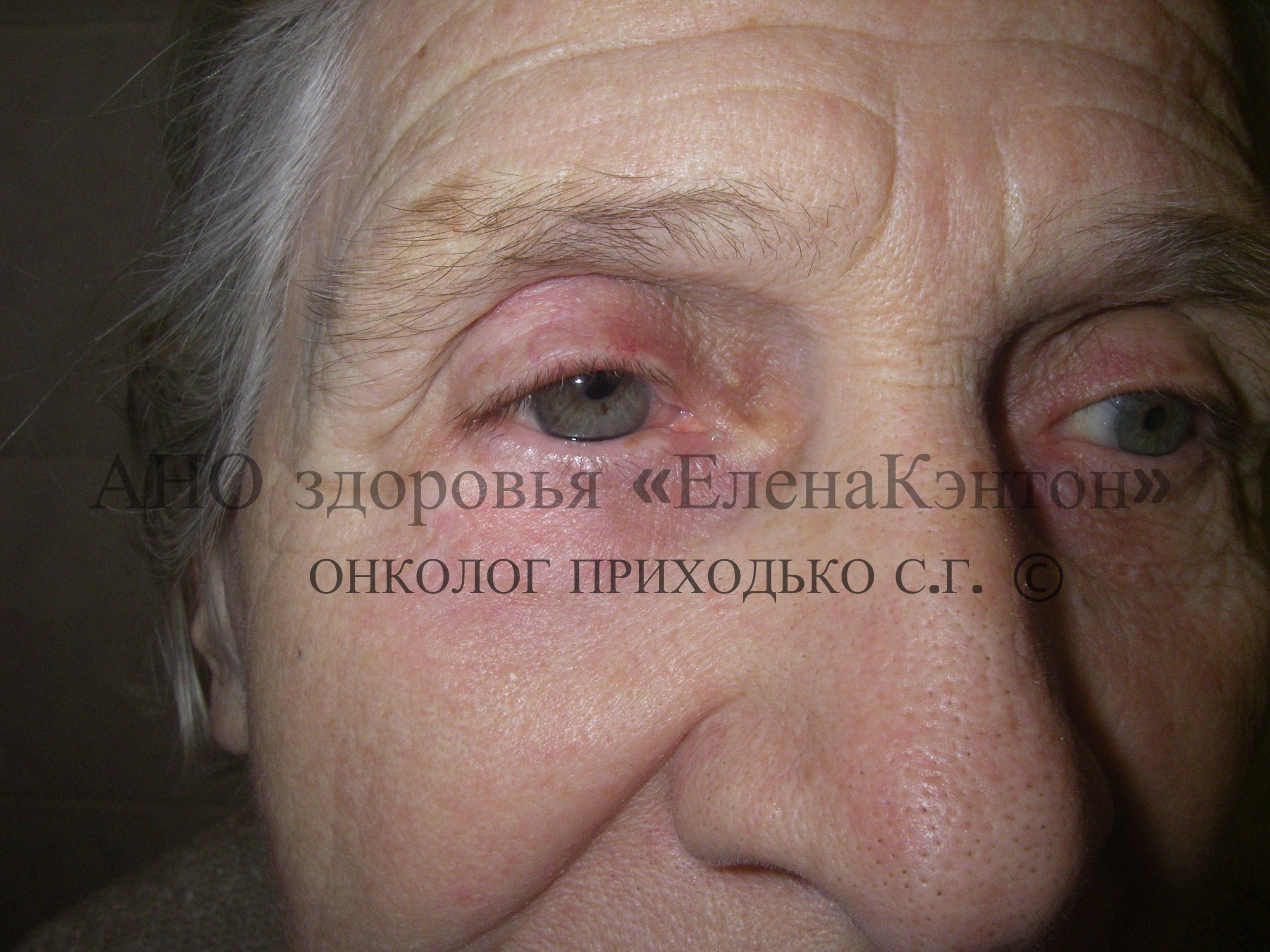
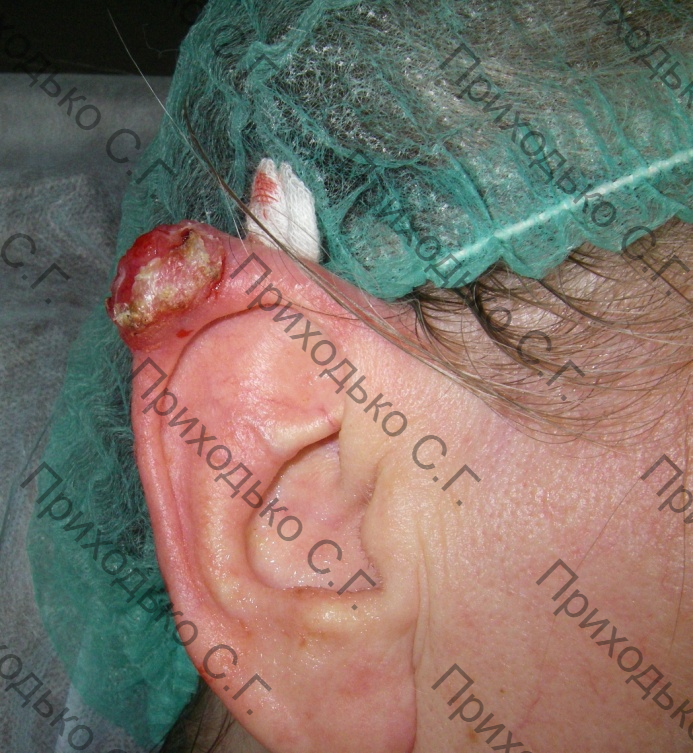
● Медицинские процедуры: лучевая терапия гемангиом кожи в детстве, лечение стригущего плоского лишая (см. ФОТО 2).
● Дополнительные факторы риска:
o Длительное пребывание на открытом воздухе (профессиональная деятельность).
o Наличие базалиомы кожи у близких родственников.
o Светлый тип кожи (отмечен у всех обследованных пациентов).
Пациенты с базалиомой кожи часто отмечают длительное существование опухоли, обычно более года или даже нескольких лет. Распространенной жалобой является зуд кожи вокруг новообразования.
Характерный симптом – кровоточивость при незначительных повреждениях, например, при контакте с полотенцем.
При этом важно отметить, что рана на опухоли быстро заживает.
Именно это быстрое заживление после кровотечения является отличительной особенностью базалиомы, отличающей ее от других видов злокачественных новообразований кожи.
КЛАССИФИКАЦИЯ БАЗАЛЬНОКЛЕТОЧНОГО РАКА КОЖИ
Для своевременной диагностики базалиомы и выбора правильного метода лечения необходимо хорошо понимать клиническую классификацию заболевания.
Часто в клинических рекомендациях приводится только гистологическая классификация, которая, безусловно, важна для онколога, но является лишь частью общего представления о заболевании. Полное понимание базалиомы достигается при знании как клинической, так и гистологической классификаций.
На основе многолетнего изучения клинических и морфологических проявлений базалиомы нами была разработана и опубликована клиническая классификация базальноклеточного рака. Она представлена в научном журнале "Вопросы онкологии" (том XXXIII, №9, 1987, Приходько С.Г. и соавторы) и включает следующие критерии:
1. По характеру возникновения:а) Первичныйб) Рецидивный
2. По количеству опухолевых очагов:а) Солитарныйб) Множественный
3. По клинико-анатомическому типу:а) Узловатый (с изъязвлением или без)б) Язвенныйв) Рубцовыйг) Экземоподобный
4. По микроскопическому строению (гистологическая классификация):а) Солидная, аденоидная, эпидермоидная, кистозная формы и их сочетания (например, солидно-кистозная)б) Склерозирующаяся (морфеа)в) Поверхностнаяг) Сочетание морфологических форм (кроме поверхностной) с участками плоскоклеточного рака.
Знание врачом-онкологом данной классификации важно для постановки точного диагноза, выбора оптимального метода лечения и организации эффективного диспансерного наблюдения за пациентами.
МНОЖЕСТВЕННЫЙ
БАЗАЛЬНОКЛЕТОЧНЫЙ РАК КОЖИ
Базальноклеточный рак кожи (базалиома) может проявляться как одиночным очагом, так и множественными опухолевыми очагами.
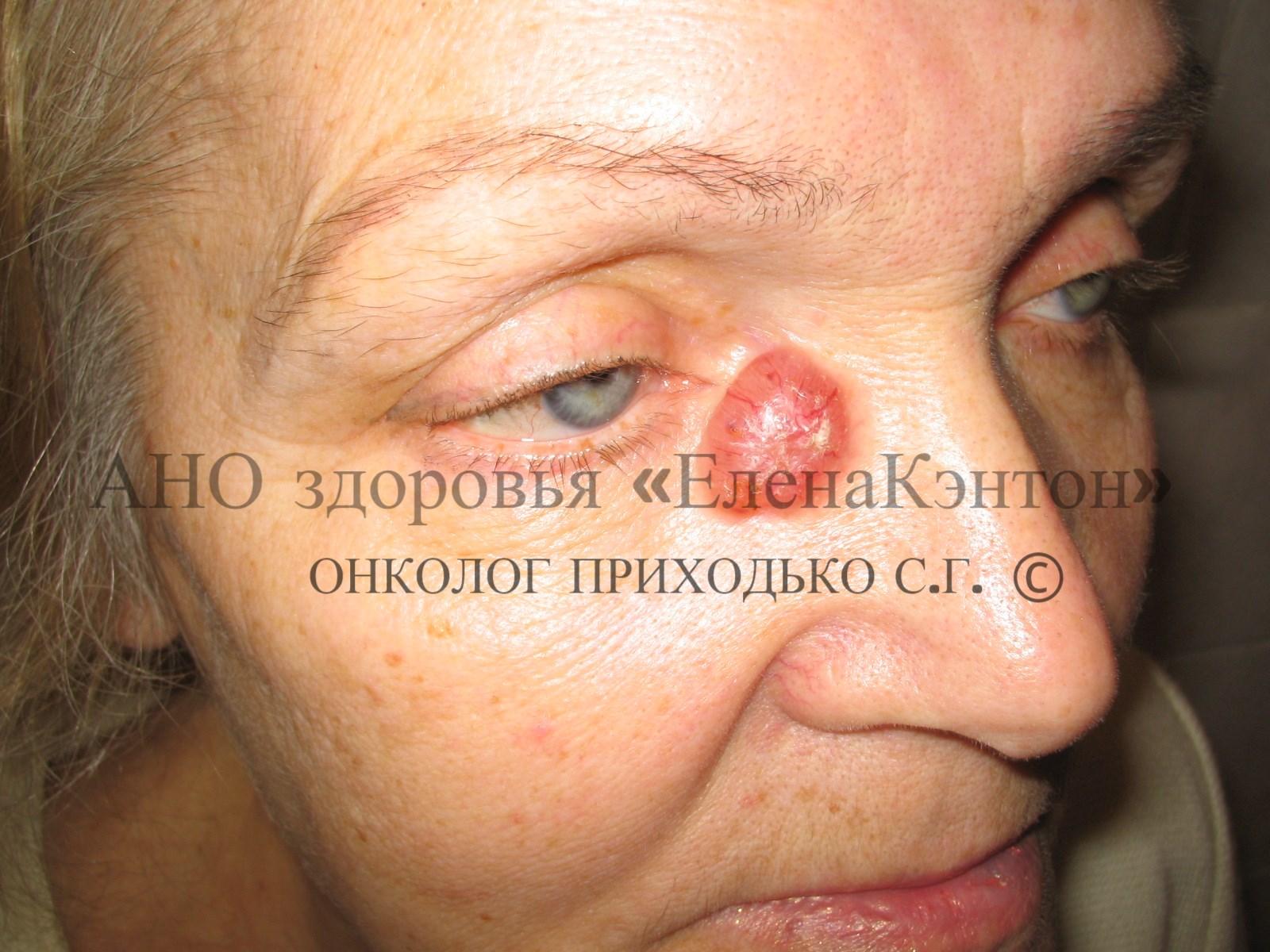
1. Множественный рак кожи:Множественный базальноклеточный рак кожи характеризуется наличием опухолевых очагов в нескольких анатомических областях (например, на щеке, шее, спине). В моей практике встречались случаи с крайне большим количеством очагов, превышающим 300 (см. ФОТО 3). Для лечения множественных очагов базалиомы методом выбора является криодеструкция, которая предпочтительнее хирургического или лучевого лечения.
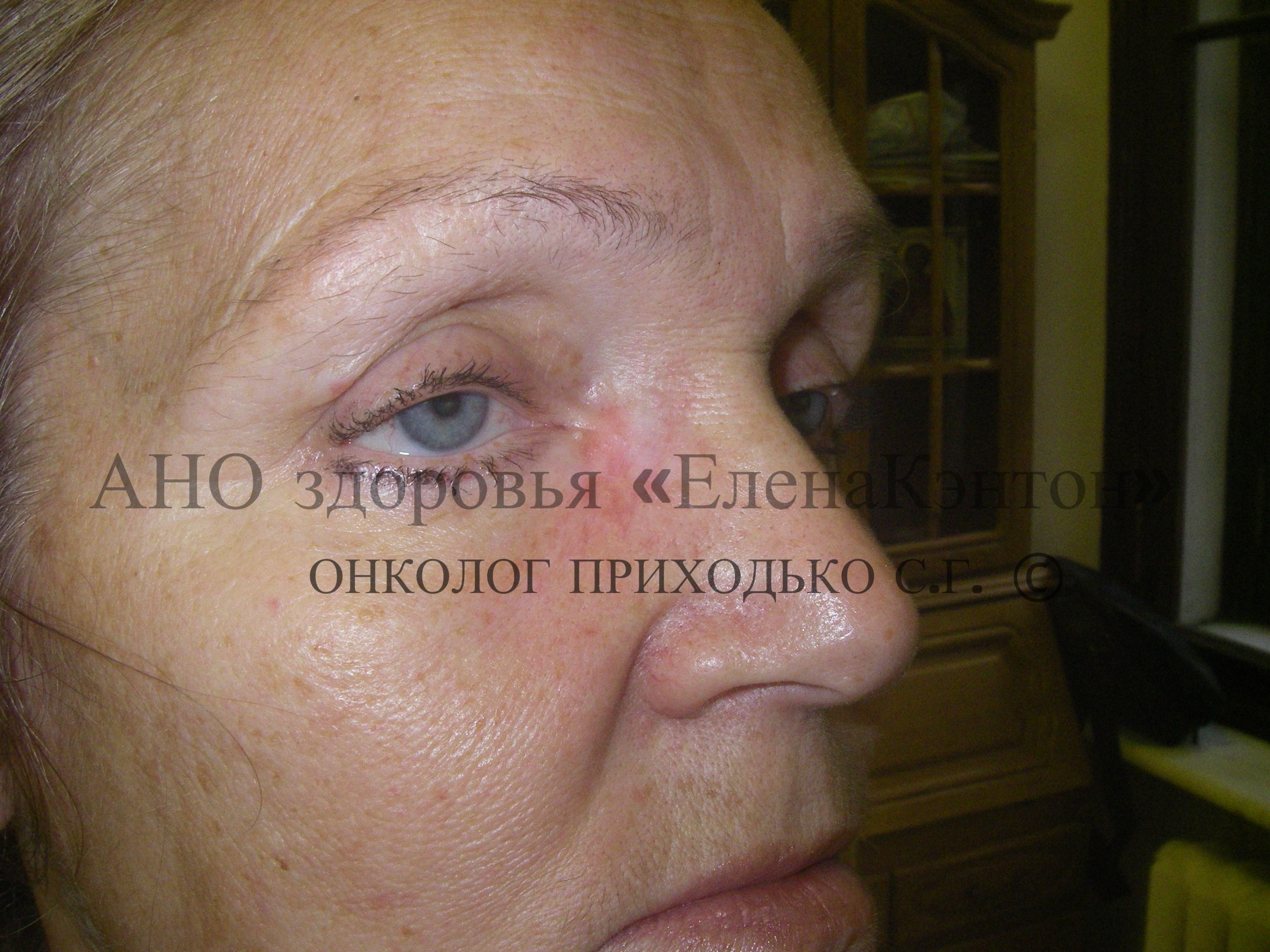
2. Множественный мультицентрический рост:Множественный мультицентрический рост базалиомы кожи диагностируется при выявлении нескольких опухолевых очагов в пределах одной анатомической зоны, например, на коже плеча или носа (см. фото 4). В таких случаях криодеструкция также является предпочтительным методом лечения, превосходя по эффективности хирургическое лечение по Мосу. Мультицентрический рост опухоли характерен также для кератоакантомы кожи.
Множественный рак кожи встречается в 14,5% случаев. Это подчеркивает важность тщательного осмотра всей поверхности кожи пациента, от головы до пят, с его согласия.
Динамика развития и тактика ведения:
Множественные и мультицентрические очаги базалиомы могут развиваться как одновременно (синхронно), так и последовательно (метахронно), с интервалом от нескольких месяцев до нескольких лет. Учет этих особенностей важен при первичном осмотре, диспансерном наблюдении и выборе оптимальной тактики лечения пациента.
КЛИНИКО-АНАТОМИЧЕСКИЕ ТИПЫ И МОРФОЛОГИЕСКИЕ ФОРМЫ БАЗАЛЬНОКЛЕТОЧНОГО РАКА
Базалиома, наиболее распространенный вид рака кожи, может проявляться в различных клинико-анатомических формах, каждая из которых имеет свои характерные особенности.
Наиболее распространенным клинико-анатомическим типом базалиомы является нодулярный (узловатый), составляющий 83,5% всех случаев. Эта форма характеризуется полушаровидным узлом телесного, красного или темно-синего цвета с «восковидным» оттенком. Поверхность узла покрыта нормальным или атрофическим эпителием, сквозь который просвечивают ветвистые сосуды, расширяющиеся у основания опухоли и сужающиеся к ее вершине.
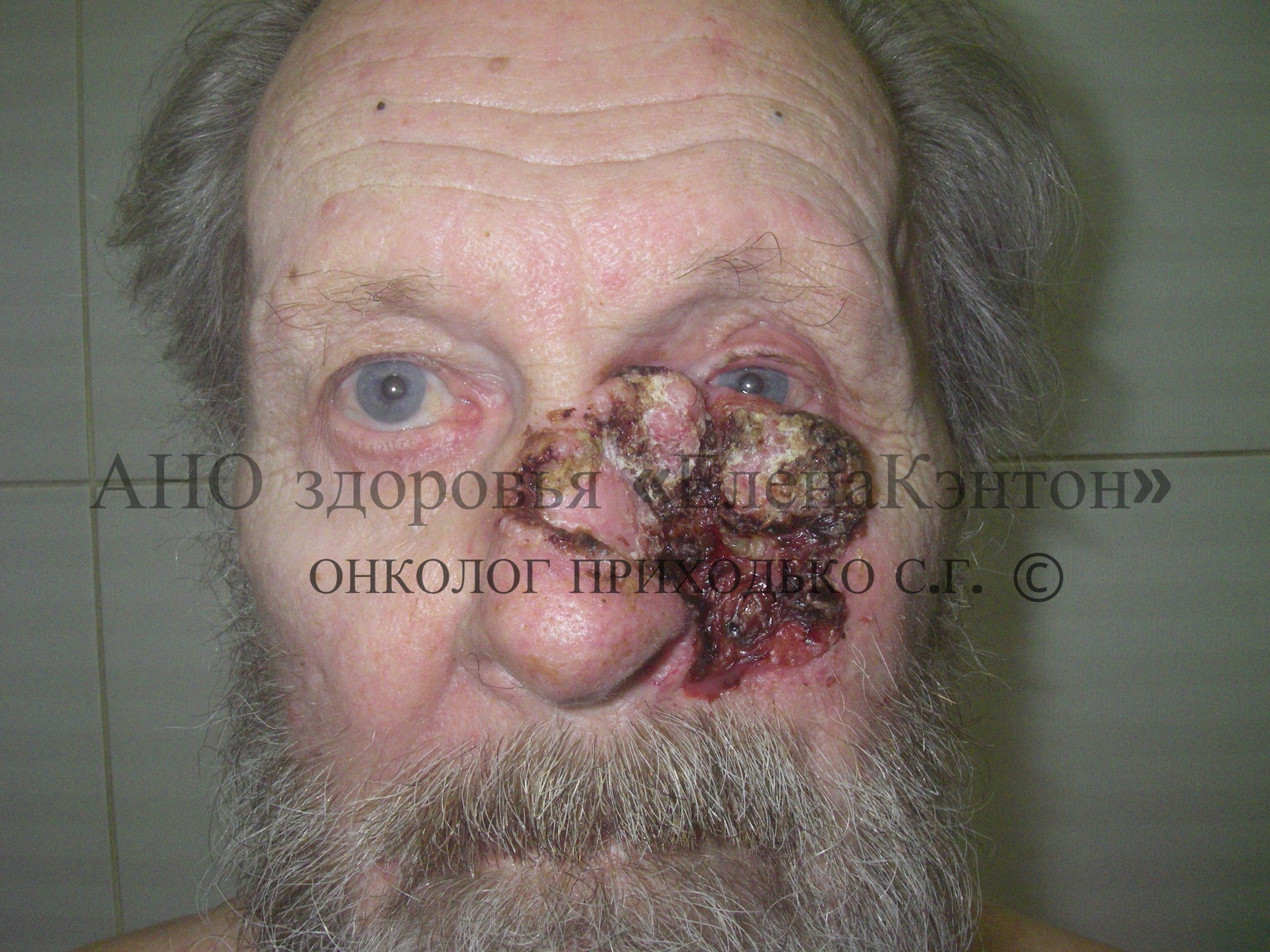
Нодулярная базалиома может проявляться как с изъязвлением, так и без него (см. ФОТО 5). При достижении значительных размеров в центре опухоли может происходить некротизация (распад) с последующим самопроизвольным рубцеванием. При этом по периметру сохраняется экзофитный валик опухоли. Изъязвление этого валика свидетельствует о прогрессирующем росте опухоли (см. ФОТО 6).
Атрофический, прозрачный эпителий, покрывающий узел, легко травмируется, например, при вытирании полотенцем. Это приводит к разрыву сосудов и кровотечению, которое обычно останавливается прижатием полотенца. После травмы участок опухоли заживает. Это может создавать у пациента ложное впечатление об отсутствии опухоли, побуждая его годами не обращаться за медицинской помощью.
Морфологическое исследование нодулярных базалиом выявило четыре основные формы: солидную, аденоидную, эпидермоидную и кистозную, а также их комбинации. Солидная и аденоидная формы могут сочетаться с плоскоклеточной метаплазией, что соответствует метастазирующему типу базалиомы с уровнями инвазии по Кларку от III до V.
Визуально и пальпаторно определяемые границы нодулярной опухоли, как правило, соответствуют ее морфологическим границам. Это позволяет проводить экономное иссечение от края опухоли с отступом от 1 до 5 мм. Глубина иссечения определяется уровнем инвазии по Кларку. Учитывая возможность достижения V уровня инвазии, для достижения радикальности при операциях в области век и губ может потребоваться иссечение подлежащих мышц, а в области хрящевой части носа – частичная резекция хряща.
Наши наблюдения подтверждают, что нодулярная базалиома может достигать значительных размеров, разрушая кожу, мышцы и даже кости. Современные клинические рекомендации учитывают толщину опухоли по Бреслоу. Например, толщина опухоли более 9 мм является противопоказанием к лучевому лечению, поскольку рентгеновские лучи эффективны для опухолей толщиной до 9 мм. Таким образом, для успешного выбора тактики лечения очень важно знать клинический тип и морфологическую форму опухоли.
Результат цитологическое исследования не является окончательным диагнозом рака кожи, его рассматривают как скрининговый метод, требующий обязательного подтверждения гистологическим исследованием.
Редко встречающимся клинико-анатомическим типом является язвенный тип базалиомы (1,7%), который не имеет восковидных краев по всему периметру опухоли, так как не является результатом изъязвления нодулярного типа базалиомы. Дно же язвы - «восковидное» и покрыто атрофическим эпителием. Морфологическое исследование выявляет солидную, солидно-аденоидную и солидно-эпидермоидную формы базалиомы с III - V уровнями инвазии по Кларку.
Рубцовый тип базалиомы кожи (8,3%) имеет вид «клейма». Внутрикожная опухоль - мягкая, может собираться в складку, без восковидных признаков, без четких пальпаторных и визуальных границ. Для этого типа базалиомы характерно частое рецидивирование, даже при широком иссечении с отступом на 15 мм от определяемого края. Морфологическое исследование рубцовой базалиомы выявило наличие склерозирующей формы (морфеа) опухоли, в которой встречалась плоскоклеточная метаплазия с III - V уровнями инвазии по Кларку.
Экземоподобный тип базалиомы (6,3%) является внутрикожной плоской опухолью, телесного или красного цвета, сохраняющей кожный рисунок с матовым или восковидным оттенком, и при прогрессии опухолевого процесса появляются множественные эрозии, покрытые серозными корками. Гистологическое исследование выявляет поверхностную форму опухоли со II - III уровнями инвазии по Кларку. Плоскоклеточной метаплазии при этом клинико-анатомическом типе базалиомы мы не наблюдали. Экземоподобный тип базалиомы часто бывает мультицентрическим.
МЕТАТИПИЧЕСКИЙ РАК КОЖИ: ОСОБЕННОСТИ ДИАГНОСТИКИ И КЛИНИЧЕСКОГО ТЕЧЕНИЯ
Базалиома кожи, несмотря на медленный рост опухоли, в некоторых случаях может приобретать агрессивные черты. При гистологическом исследовании, помимо типичных клинико-анатомических форм базалиомы (узловатой, язвенной, рубцовой), за исключением поверхностной, могут быть обнаружены участки плоскоклеточного рака. Это явление, известное как плоскоклеточная метаплазия, приводит к формированию так называемого метатипического рака кожи.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ДИАГНОСТИКА МЕТАТИПИЧЕСКОГО РАКА
Метатипический рак кожи представляет собой типичные клинико-анатомические типы базалиомы. Пациенты могут сообщать о многолетнем существовании опухоли (до 30 лет), которая внезапно в течение последнего месяца начинает быстро расти, кровоточить, изъязвляться, приобретая неподвижность и формируя сквозные дефекты тканей, например, в области крыла носа.
Основным методом диагностики метатипического рака кожи является гистологическое исследование. Цитологические методы не позволяют достоверно верифицировать данное заболевание. Поэтому для точной постановки диагноза необходимо выполнить биопсию опухоли и сделать гистологическую верификацию заболевания.
КЛИНИЧЕСКИЕ НАБЛЮДЕНИЯ И СТАТИСТИКА
В начале моей врачебной практики в Ленинграде (ныне Санкт-Петербурге) в Городском онкодиспансере мне приходилось сталкиваться со случаями метастазирования базалиомы в головной мозг. В то время базалиому кожи классифицировали не как рак, а как местнодеструирующую опухоль.
Проведенное мной ретроспективное исследование клинического и морфологического материала онкодиспансера за пять лет, включая собственные наблюдения, было опубликовано (Приходько С.Г. и соавторы: Метатипический рак кожи. Вестник дерматологии и венерологии 1986 №7:62-63). После этой публикации патоморфологи онкодиспансера стали указывать в своих заключениях морфологическую форму базалиомы и наличие плоскоклеточной метаплазии как метатипический рак кожи.
По моим данным, метатипический рак кожи встречается примерно в 0,4% случаев от общего числа выявленных базалиом. К 1986 году было описано около 100 случаев метастазирующей базалиомы кожи, а на сегодняшний день это число возросло до 1500 случаев, что составляет около 0,075% от всех случаев базальноклеточного рака. Для сравнения, плоскоклеточный рак кожи преимущественно метастазирует в регионарные лимфоузлы, с уровнем метастазирования около 10%.
Кожа содержит пигмент, что может приводить к пигментации как доброкачественных, так и злокачественных опухолей. Однако пигментация не является патогномоничным признаком и не должна рассматриваться как самостоятельный диагностический критерий. Выделение пигментной базалиомы как отдельного клинико-анатомического типа не имеет практического значения для врача-онколога в повседневной практике.
Ключевой этап диагностики – тщательный осмотр всей поверхности кожи пациента.
Важно, чтобы пациент знал: при первичном и диспансерном осмотрах врач-онколог обязан провести полный осмотр кожных покровов.
Клиническая диагностика базалиомы:
● Опухоли размером от 5 мм: Врач-онколог может поставить клинический диагноз базалиомы без использования дерматоскопа.
● Опухоли размером от 1 мм до 5 мм: Дерматоскопия значительно повышает точность визуальной диагностики, особенно при наличии характерных дерматоскопических признаков.
● При отсутствии явных признаков: Если клинические и дерматоскопические признаки не позволяют поставить однозначный диагноз, врач опирается на свой клинический опыт. Опыт врача часто является надежным ориентиром.
Биопсия и дальнейшие действия:
В соответствии с Порядком оказания медицинской помощи по онкологии, в случае клинического диагноза или при подозрении на злокачественную опухоль врач-онколог обязан провести биопсию в день первого приема пациента, в стерильных условиях и под местной анестезией. В онкологической практике обязательным является гистологическое подтверждение диагноза.
До получения результатов морфологической верификации (гистологического исследования) дополнительные обследования не проводятся.
Однако, учитывая, что лечение базалиомы кожи должно быть начато не позднее 10 дней с момента гистологического подтверждения, опытные врачи могут рекомендовать дополнительные обследования.
В нашем Центре мы придерживаемся следующего алгоритма: после получения гистологического подтверждения (через 3-5 дней после биопсии) мы приглашаем пациента на повторный осмотр и сразу же предлагаем лечение.
Повторная консультация – обязательный этап:
● Осмотр и перевязка раны после биопсии.
● Обсуждение с пациентом результатов гистологического исследования.
● Выдача консультативного заключения с результатами гистологии и копия самого исследования.
● Детальное обсуждение методов лечения заболевания.
● Пациент имеет возможность задать любые вопросы и получить на них исчерпывающие ответы.
Лечение базальноклеточного рака кожи (базалиомы) проводится медицинскими организациями, имеющими соответствующую лицензию по онкологии по адресу оказания медицинских услуг. В штате таких организаций должны быть врачи-онкологи с действующей аккредитацией по онкологии и медицинские сестры с аккредитацией по сестринскому делу.
Все лечебные процедуры для пациентов с базалиомой кожи осуществляются в соответствии с методами, разрешенными на территории Российской Федерации (согласно Приказу Министерства Здравоохранения РФ от 18 февраля 2021 года N 102Н «Об утверждении стандартов медицинской помощи взрослым при базальноклеточном раке кожи»), и с использованием оборудования, прошедшего государственную регистрацию.
ВЫБОР МЕТОДА ЛЕЧЕНИЯ
Согласно утвержденным стандартам, для лечения базалиомы кожи разрешены только четыре основных метода:
● Хирургический метод
● Лучевая терапия
● Фотодинамическая терапия
● Криодеструкция
Важно отметить, что такие методы, как кюретаж (выскабливание), электрокоагуляция и лазерокоагуляция, не разрешены для лечения базалиомы.
ЭФФЕКТИВНОСТЬ МЕТОДОВ ПРИ I И II СТАДИЯХ
При I и II стадиях базалиомы кожи все четыре разрешенных метода (хирургический, лучевая терапия, фотодинамическая терапия и криодеструкция) являются самостоятельными и обеспечивают хороший онкологический эффект.
ОЦЕНКА ОНКОЛОГИЧЕСКОГО ЭФФЕКТА
Онкологический эффект лечения определяется частотой возникновения рецидивов после проведенной терапии. Например, по данным научной литературы, частота рецидивов базальноклеточного рака кожи после хирургического лечения (включая метод Моса) варьируется от 12,5% до 34%. В то же время, после криодеструкции, согласно научным источникам, частота рецидивов составляет до 6% случаев.
Во всем мире до 90% случаев рака кожи лечится с помощью лучевой терапии. Наш 12-летний опыт работы в системе ОМС (с 2011 по июнь 2023 года) позволяет нам сделать важные выводы относительно диагностики и выбора метода лечения базалиомы кожи.
Почему мы не рекомендуем рентгенотерапию базалиомы кожи, основываясь только на цитологическом исследовании:
Мы всегда выполняли биопсию, даже при наличии цитологического заключения с диагнозом «базальноклеточный рак кожи». Наш опыт показал следующее:
● Недостаточная точность цитологии: В большинстве случаев гистологическое исследование не подтверждало наличие базалиомы кожи, несмотря на предварительный цитологический диагноз.
● Важность морфологической формы: Когда клинические и дерматоскопические признаки соответствуют цитологическому заключению, крайне важно знать точную морфологическую форму базальноклеточного рака. Например, аденоидная форма базалиомы или метатипический рак чаще рецидивируют после любого вида лечения.
● Оценка инвазии: Для точного стадирования заболевания, выбора метода лечения и прогнозирования заболевания необходимо определить наличие периневральной и периваскулярной инвазии опухоли. Эти данные доступны только при гистологическом исследовании.
ПРОТИВОПОКАЗАНИЯ К ЛУЧЕВОЙ ТЕРАПИИ РАКА КОЖИ:
При выборе метода лечения необходимо учитывать следующие противопоказания к лучевой терапии:
1. Множественный рак кожи: Если у пациента более одного опухолевого очага, лучевая терапия нескольких зон может привести к избыточной лучевой нагрузке и спровоцировать появление новых опухолей (радиационный канцерогенез). (См. ФОТО 7)
2. Возраст пациента до 50 лет: Через 20 лет после лечения базалиомы на фоне нестабильного атрофического лучевого рубца может развиться новый рак кожи, например, плоскоклеточный рак, который уже является метастазирующим. (См. ФОТО 8)
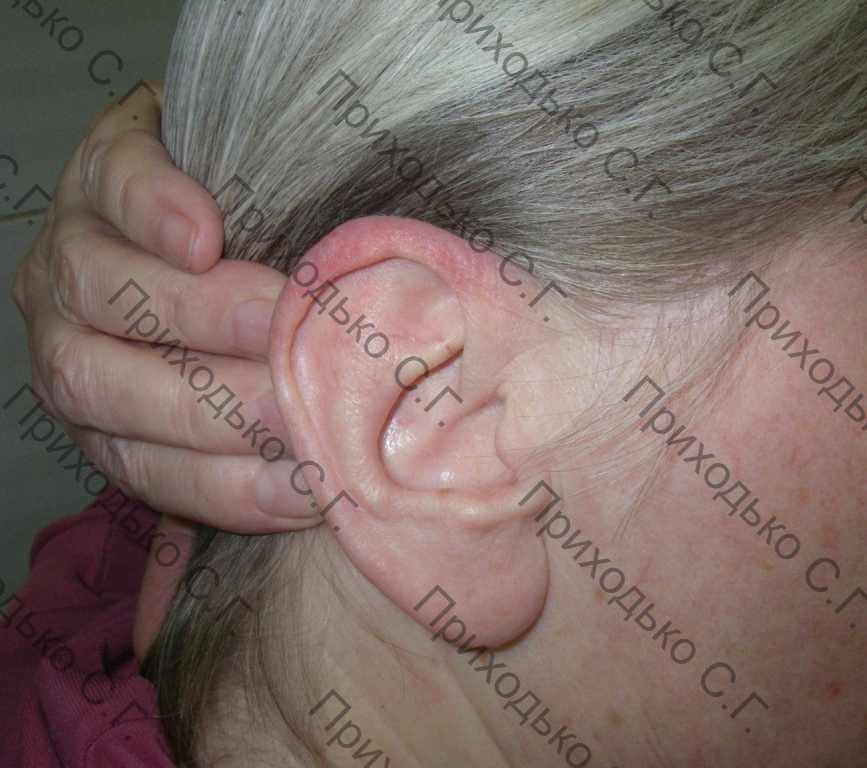
3. Радиорезистентные опухоли: Опухоли, расположенные над хрящами (например, ушной раковины, носа), часто плохо поддаются лучевой терапии.
4. Опухоли в сложных анатомических областях: Например, в области глазницы, где лучевая терапия может вызвать серьезные осложнения, такие, как лучевая катаракта.
5. Нодулярные опухоли: Опухоли, возвышающиеся над поверхностью кожи более чем на 5 мм, не должны подвергаться лучевой терапии.
6. Определенные морфологические формы базалиомы: Аденоидная форма и метатипический рак кожи часто демонстрируют низкую чувствительность к лучевой терапии и высокий риск рецидивов.
ОСЛОЖНЕНИЯ ЛУЧЕВОГО ЛЕЧЕНИЯ
Лучевая терапия, несмотря на свою онкологическую эффективность, может вызывать ряд осложнений. Важно знать о них, чтобы своевременно принимать меры и минимизировать негативные последствия.
1. Лучевой дерматит: Воспаление кожи в зоне облучения. Обычно требует лечения в течение месяца после завершения курса лучевой терапии.
2. Атрофический лучевой рубец: Характеризуется истончением и депигментацией кожи, появлением множественных расширенных сосудов. На фоне нестабильного лучевого рубца может развиться плоскоклеточный рак кожи.
3. Хроническая лучевая язва: Язва кожи, которая не заживает даже при длительном медикаментозном лечении.
4. Косметические результаты: Не всегда соответствуют ожиданиям пациентов.
5. Ограничения при рецидивах: При рецидиве базалиомы кожи повторное лучевое лечение невозможно из-за достигнутой высокой дозы облучения.
6. Риск канцерогенеза: Важно помнить, что применение лучевой терапии всегда сопряжено с потенциальным риском развития вторичных опухолей (канцерогенеза).
Согласно клиническим рекомендациям, хирургическое иссечение базалиомы кожи является методом выбора. Этот подход предпочтительнее лучевой терапии, поскольку исключает воздействие радиации на организм пациента. Однако, существующие клинические рекомендации предлагают иссечение любого клинико-анатомического типа базалиомы с отступом от края опухоли на 4 мм, не уточняя глубину резекции, что приводит к рецидивам новообразования.
Важно отметить, что базалиома представляет собой не единый тип опухоли, а как минимум четыре клинико-анатомических типа. Метатипический рак кожи может рассматриваться как отдельная морфологическая форма. Следовательно, в клинической практике требуется как минимум пять различных подходов к объему иссечения, учитывающих клинико-анатомический тип опухоли и метатипический рак.
Мои исследования, посвященные клиническим и морфологическим особенностям различных базалиом, границам их иссечения, а также методам закрытия послеоперационных дефектов местными тканями и свободными кожными лоскутами, опубликованы в ведущих медицинских журналах и представлены на научных конференциях (см. список публикаций).
Применение дифференцированного подхода к выбору объема иссечения, основанного на клинико-анатомическом типе и морфологической форме опухоли, особенно в области лица, шеи и волосистой части головы, позволило мне добиться показателя рецидивов базалиомы кожи I и II стадии (опухоли до 34 мм) на уровне 0,7% при проведении операций под местной анестезией в амбулаторных условиях.
Мой опыт хирургического лечения базалиомы кожи представлен в ПОРТФОЛИО 18+.
ОСОБЕННОСТИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БАЗАЛИОМЫ КОЖИ
1. Определение "зон высокого риска" и их влияние на тактику лечения
В клинических рекомендациях определенные участки лица, такие, как кожа вокруг глаз, носа и ушных раковин, считаются зонами высокого риска рецидива базалиомы. Учитывая, что базалиома кожи чаще всего поражает лицо, шею и волосистую часть головы (в 85,8% случаев), возникает опасение, что до двух третей операций могут оказаться неудачными.
Однако, вместо того, чтобы бояться надуманных «зон высокого риска», необходимо сосредоточиться на обучении онкологов правильным методикам удаления опухоли с достаточным отступом и последующей реконструкции дефекта с помощью местных пластических операций. Это позволит врачам уверенно выполнять необходимые отступы от края опухоли и умело закрывать послеоперационные раны. Правильное иссечение базалиомы обеспечивает высокий процент полного излечения без рецидивов, снимая страх перед «зонами высокого риска».
Тем не менее, следует признать, что локализация базалиомы в области естественных отверстий (глазницы, носа, ушные раковины) может ограничивать применение хирургического метода из-за невозможности обеспечить адекватный отступ от границ опухоли. Криодеструкция - наилучший выбор метода лечения базалиомы кожи в зонах высокого риска на лице.
2. Распространенность опухоли и важность предоперационной диагностики
Базальноклеточный рак кожи относится к опухолям наружной локализации. Первичные очаги стадии T3 (более 40 мм) и T4 считаются местно-распространенными. К распространенным формам также относят опухоли размером менее 40 мм, но с выявленным с помощью гистологического исследования V уровнем инвазии по Кларку, а также с периваскулярной или периневральной инфильтрацией.
Существует ошибочное мнение, что перед операцией достаточно иметь цитологическое исследование, а гистологического исследования не требуется. Однако цитологическое исследование является лишь скрининговым и не позволяет выявить периневральную и периваскулярную инфильтрацию. В результате врач удаляет видимую часть опухоли, но упускает из виду микроскопические опухолевые разрастания, которые могли бы быть обнаружены патоморфологом под микроскопом в биопсионном материале.
При периваскулярной и периневральной инфильтрации глубина и ширина распространения опухолевых тяжей остаются неизвестными. Хирургический скальпель не способен удалить невидимые глазу микроскопические опухолевые клетки. Это создает высокий риск рецидива, который может развиваться под кожным лоскутом, изначально выглядящим здоровым. В дальнейшем опухоль может прогрессировать, приводя к разрушению кости.
Клинический пример: Пациентке с поверхностной базалиомой теменной области была проведена операция с последующей реконструкцией дефекта свободным кожным трансплантатом. Несмотря на сохранный кожный лоскут, развилась деструкция кости черепа (ФОТО 18+). Это указывает на то, что опухолевые клетки распространились по периневральным и периваскулярным каналам. В случаях периневральной и периваскулярной инфильтрации криодеструкция должна быть методом выбора.
3. Ограничения хирургического метода при рецидивирующих и распространенных формах
При распространенной и постоянно рецидивирующей базалиоме кожи одного лишь хирургического вмешательства может быть недостаточно. Повторные операции (одна-две) не всегда останавливают рост опухоли. В таких случаях онкологи часто привлекают радиологов для проведения лучевой терапии в послеоперационном периоде, однако это также не гарантирует полного излечения.
Рецидивы базальноклеточного рака кожи следует лечить криодеструкцией. Этот метод позволяет многократно воздействовать на опухолевый очаг, точечно замораживая его, сохраняя при этом здоровые ткани.
ОСЛОЖНЕНИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
Хирургическое лечение базалиомы кожи, как и любая другая операция, сопряжено с риском возникновения стандартных хирургических осложнений. К ним относятся:
● Кровотечение
● Нагноение раны
● Некроз тканей: перемещенного лоскута или свободного кожного трансплантата.
● Нарушение целостности швов: расхождение краев раны.
● Заживление раны вторичным натяжением.
● Формирование патологических рубцов: гипертрофических или келоидных.
● Рубцовая деформация в сложных анатомических зонах лица:
o Область глазницы (например, выворот века).
o Область носа (деформация крыла носа).
o Ушная раковина (асимметрия, уменьшение размеров после резекции).
Особую сложность представляет удаление опухолей в анатомически сложных зонах лица. Из-за их строения онкологу не всегда удается обеспечить достаточный отступ от края опухоли, что может привести к:
● Рецидивам опухоли и необходимости повторных операций.
● Проведению послеоперационного лучевого лечения.
Кроме того, пациенты не всегда остаются довольны эстетическим результатом хирургического вмешательства на лице.
ОГРАНИЧЕНИЯ В ВЫБОРЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БАЗАЛИОМЫ КОЖИ
Хирургическое лечение базалиомы кожи имеет ряд ограничений, которые необходимо учитывать при выборе метода лечения:
1. Множественный базальноклеточный рак кожи. Если опухолевые очаги расположены слишком близко друг к другу, их удаление с адекватным отступом становится невозможным. (См. ФОТО 18+)
2. Распространенный базальноклеточный рак кожи. В случаях обширного поражения, особенно в области естественных отверстий лица (глаза, нос, рот), полное хирургическое удаление опухоли может быть затруднено или невозможно. В таких ситуациях после операции часто требуется дополнительное лучевое лечение и повторные операции.
3. Тяжелые сопутствующие заболевания пациента. Общее состояние здоровья пациента может стать противопоказанием к хирургическому вмешательству, проведению наркоза, особенно если оно сопряжено с высокими рисками осложнений.
4. Ограниченное количество повторных операций при рецидивах. При рецидивах базалиомы, особенно после нескольких предыдущих вмешательств, точное определение границ распространения опухолевых клеток становится крайне сложным. Это ограничивает возможности повторных хирургических иссечений.
5. Мультицентрический рост базалиомы кожи. Особенностью базалиомы является ее способность к мультицентрическому росту, когда рядом с основным очагом могут присутствовать невидимые глазу микроочаги.
o При закрытии послеоперационного дефекта с помощью перемещаемого лоскута, выкроенного вблизи раны, существует риск перемещения клинически неопределяемого очага базалиомы в перемещаемом лоскуте.
o Сторонники микрографической хирургии по Мосу (Mohs) считают свой метод наилучшим, поскольку он предполагает послойное удаление опухоли с немедленным гистологическим контролем каждого слоя. Разрез кожи при этом делается под углом, что позволяет более точно, по их мнению, оценить границы. Процедура повторяется до тех пор, пока в удаленном слое не будут обнаружены опухолевые клетки. Однако даже после такого тщательного подхода, при закрытии послеоперационного дефекта местными тканями, в них также могут присутствовать скрытые очаги мультицентрической базалиомы, что подтверждается случаями рецидивов после этого метода лечения.
Клинический пример: Пациентке последовательно проводились различные виды лечения базалиомы на лице (см. ФОТО 18+). Сначала — рентгенотерапия базалиомы внутреннего угла левого глаза (виден лучевой рубец). Спустя несколько лет — криодеструкция второй базалиомы на спинке носа, затем — криодеструкция третьей базалиомы на боковой поверхности носа и четвертой базалиомы на крыле носа слева.
Если бы в данном случае применялся метод Моса, пришлось бы удалить все четыре очага базалиомы вместе с окружающей здоровой тканью, что составило бы до двух третей поверхности кожи носа. Как метко выразился в свое время великий кенигсбергский пластический хирург Карл Генрих Август Буров, это является «мотовством кожи». В подобных ситуациях, особенно на лице, необходим точечный и щадящий способ лечения базалиомы, каким является криодеструкция.
В последние годы фотодинамическая терапия (ФДТ) находит широкое применение в лечении злокачественных опухолей пищевода, бронхов и желчных протоков. Этот метод, использующий эндоскопическое оборудование, лазерное излучение красного света (662 нм) и фотосенсибилизатор, демонстрирует эффективность в ряде случаев.
Однако применение ФДТ сопряжено с рядом существенных ограничений:
● Глубина проникновения: Эффективность метода ограничена толщиной опухолевого очага, поскольку глубина проникновения лазерного луча не превышает 10 мм.
● Защита зрения и открытых участков тела: Использование лазерного излучателя требует обязательной защиты зрения и открытых участков тела как пациента, так и медицинского персонала.
● Стоимость и кратность применения: Фотосенсибилизатор, вводимый внутривенно, является дорогостоящим препаратом. При лечении базалиомы кожи часто требуется проведение нескольких сеансов ФДТ, что значительно увеличивает общую стоимость терапии.
● Световой режим: Пациенту необходимо строго соблюдать ограничения по дневному световому режиму в течение двух суток после введения фотосенсибилизатора, пока препарат выводится из организма.
● Аллергические реакции: Существует риск развития аллергических реакций на фотосенсибилизатор.
Несмотря на наличие оборудования для ФДТ в нашем Центре, мы не применяем данный метод для лечения базалиомы кожи. Для терапии базальноклеточного рака кожи лица более эффективным, надежным и безопасным методом лечения мы считаем криодеструкцию.
ПОСТОЯННО РЕЦИДИВИРУЮЩАЯ БАЗАЛИОМА КОЖИ.
Мой многолетний опыт практического врача-онколога позволяет относить базалиому кожи III и IV cтадии и ее рецидивы к агрессивному базальноклеточному раку кожи.
Агрессивный базальноклеточный рак кожи возникает в четырех случаях.
В первом, когда пациент не обращается к врачу, опухоль медленно в течение нескольких лет растет, разрушая окружающие ткани, но не болит, и кровотечения возникают эпизодически. При этом самочувствие пациента сохраняется стабильным, его качество жизни не меняется, а внешний вид его самого и близких родственников не беспокоит. Медленный рост и метаболизм базалиомы кожи не вызывает раковой интоксикации, а метастазирование встречается крайне редко - в 0,075% случаях.
Во втором случае, вследствие неправильного выбора метода лечения базальноклеточного рака кожи I и II стадии.
В третьем, если не выполняются пациентом или врачом условия диспансерного наблюдения, особенно в первые 2 года, когда вероятность возникновения рецидива базалиомы кожи после любого метода лечения достигает 90%.
В четвертом, биологические свойства базалиомы недостаточно изучены.
Базальноклеточный рак кожи III и IV cтадии с гистологически подтвержденным диагнозом в 2018 году составлял 2,1% случаев, в то время как базалиома кожи I и II стадии - 97,5%.
Смерть от местно-распространенной базалиомы кожи возникает в 0,5% по причине присоединения вторичной инфекции, например, энцефалита или менингита в случае разрушения костей черепа и распространения опухоли по естественным отверстиям черепа - глазницы, ушной раковины, полости носа, или вследствие метастазирования в жизненно важные органы.
Опыт в практической медицине показывает, что базалиому кожи даже начальных стадий заболевания (I и II стадий) не всегда можно вылечить одним из четырех разрешенных методов лечения, о чем свидетельствуют возникающие рецидивы после любого метода лечения. Если кто-то из врачей-онкологов будет вас убеждать, что он овладел в совершенстве хирургическим методом лечения, или лучевым методом, или фотодинамическим методом, или криодеструкцией и лечит базалиому кожи I и II стадий радикально (без рецидивов опухоли), я бы ему не поверил.
Агрессивный базальноклеточный рак кожи III и IV стадий (местно-распространенный и постоянно рецидивирующий) излечить одним методом лечения - только хирургическим, или только лучевым, или только фотодинамическим, или только криодеструкцией невозможно. Мною был предложен криолучевой метод лечения, опубликованный в 2001 году (см. статью). Использование одновременно двух методов лечения - криодеструкции и лучевого лечения - дает шанс излечить базалиому кожи III стадии (см. ФОТО 18+).
Излечить базалиому кожи IV стадии или постоянно рецидивирующую базалиому кожи, когда имеется деструкция кости или отдаленные метастазы, невозможно, даже одновременно используя несколько методов лечения. В этих случаях выбором метода лечения является криодеструкция с санационной целью, направленная на остановку кровотечения и на уменьшение объема (размеров) опухоли, что позволяет улучшить качество жизни пациента. (см. ФОТО 18+).
Многолетний опыт криодеструкции очагов базалиомы кожи лица и мои онкологические и косметические результаты лечения (см. ФОТО 18+) позволяют считать криодеструкцию базалиом кожи I (Т1) и II (Т2) стадии методом выбора лечения. Криодеструкция успешно применяется в так называемых «высоких зонах риска», когда другие методы лечения имеют свои ограничения.
ПРОТИВОПОКАЗАНИЙ К ПРОВЕДЕНИЮ КРИОДЕСТРУКЦИИ БАЛЬНОКЛЕТОГО РАКА КОЖИ НЕТ!
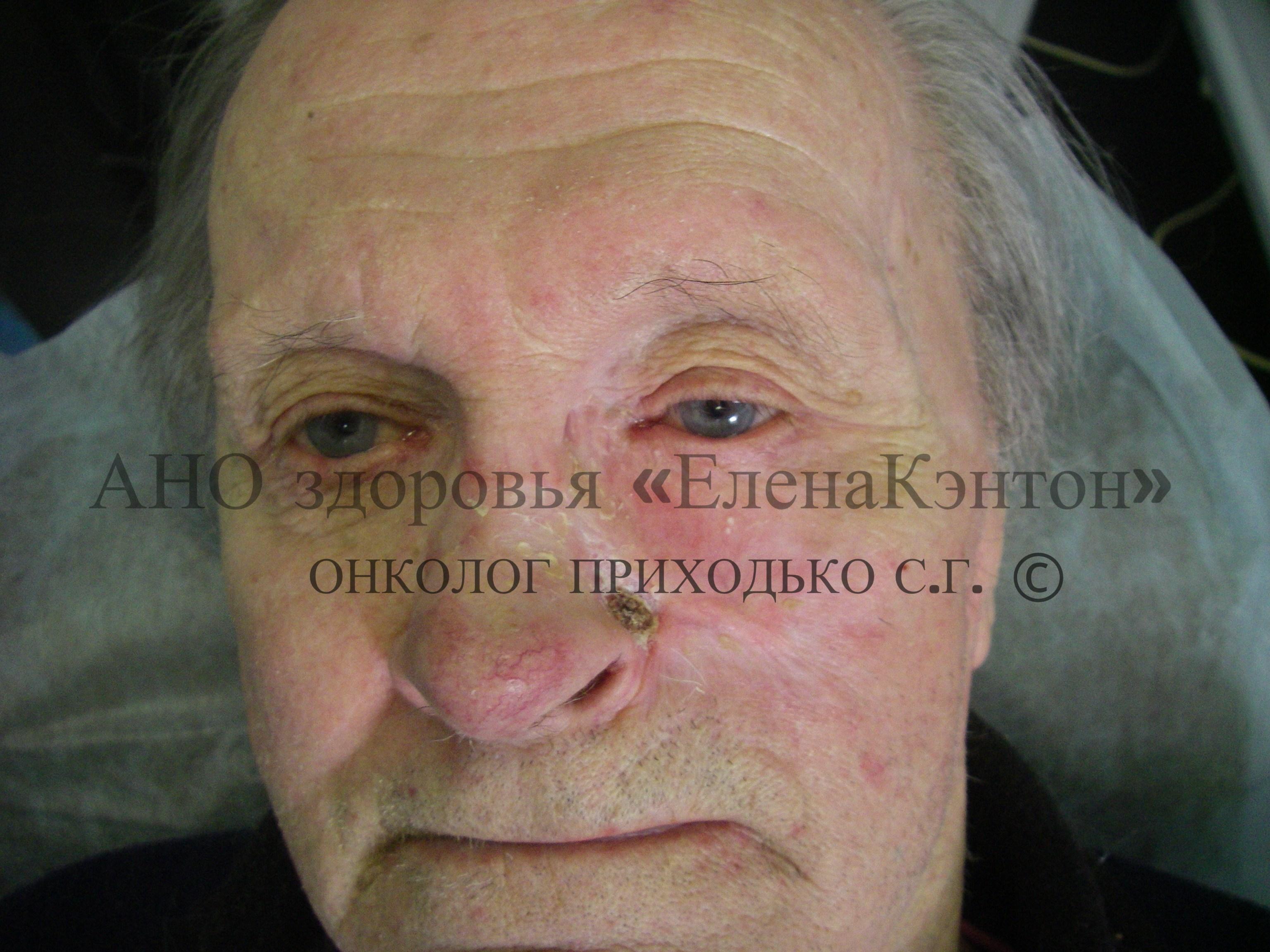
Криодеструкцию небольших размеров базалиомы кожи Т1, Т2 проводим под местной анестезией в одно посещение в амбулаторных условиях. Дальнейший уход за раной пациент осуществляет в домашних условиях. Рана самопроизвольно очищается от некроза, и заживление с формированием рубца происходит через 30-40 дней. Этот способ гарантирует высокий лечебный онкологический и косметический эффект, хорошо переносится пациентами любого возраста, с любым тяжелым сопутствующим заболеванием и является одним из самых безопасных методов лечения.
1. Криодеструкция - неинвазивный метод лечения (без скальпеля), который основан на локальном замораживании базалиомы кожи криоаппаратом, работающим на жидком азоте.
2. Замораживанию подвергается сам очаг опухоли, при этом здоровые ткани сохраняются.
3. Криодеструкция выполняется под местной анестезией в амбулаторных условиях.
4. После завершения криодеструкции пациент возвращается домой. Пациент не нуждается в наблюдении медперсоналом.
5. Уход за раной осуществляет пациент в домашних условиях в соответствии с рекомендациями лечащего врача.
6. Пациент не теряет трудоспособность.
7. Пациент посещает Центр в срок, назначенный лечащим врачом.
Ранние осложнения:
1. Отек тканей в зоне криовоздействия проходит самостоятельно через 6-7 дней. Три дня нарастает, затем три дня уменьшается.
2. Боль в первые часы после криодеструкции купируется обезболивающими лекарствами.
3. Обильное выделение межтканевой жидкости из раны после криодеструкции, особенно первые трое суток. Выделения из раны прекращаются самостоятельно через 6-7 дней.
Поздние осложнения:
1. Депигментация рубца и кожи в зоне криовоздействия (рубец мягкий, эластичный, собирается в складку, но белого цвета).
1. Криодеструкция - это самостоятельный метод лечения базальноклеточного рака кожи любой стадии.
2. Криодеструкция - это безопасный метод лечения, который хорошо переносится пациентами любого возраста и с тяжелой сопутствующей патологией.
3. Криодеструкция воздействует только на базалиому кожи, сохраняя окружающие здоровые ткани.
4. Криодеструкцию возможно проводить неоднократно до полного излечения базалиомы кожи лица.
5. Криодеструкция дает самый высокий процент излечения первичного очага базалиомы.
6. Криодеструкция показана для лечения рецидивов базальноклеточного рака кожи после других методов лечения.
7. Криодеструкция разрушает опухоль и восстанавливает ткани сложных анатомических областей лица.
8. Криодеструкция улучшает качество жизни пациента.

Рак кожи III и IV стадий)

elenacanton@yandex.ru
(кроме воскресенья)
с 9.30 - 20.30
Записаться на приём
Санкт-Петербург, м. Балтийская, Парфёновская улица, 5
Информация ЕГРЮЛ/ ОГРН
Политика конфиденциальности